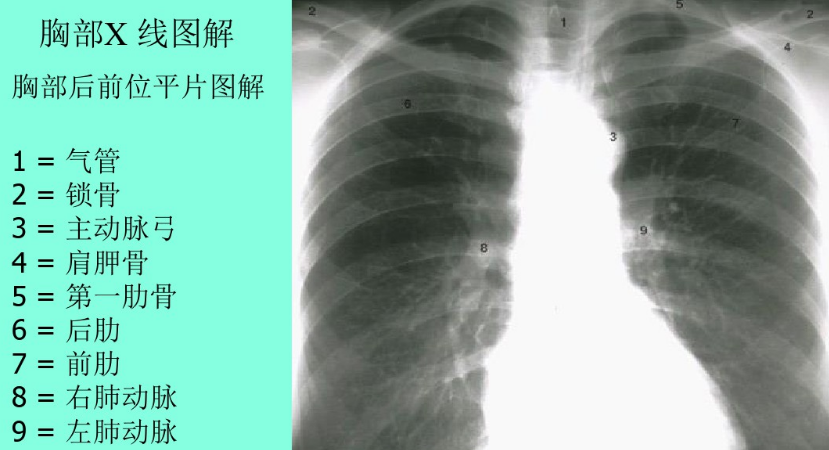
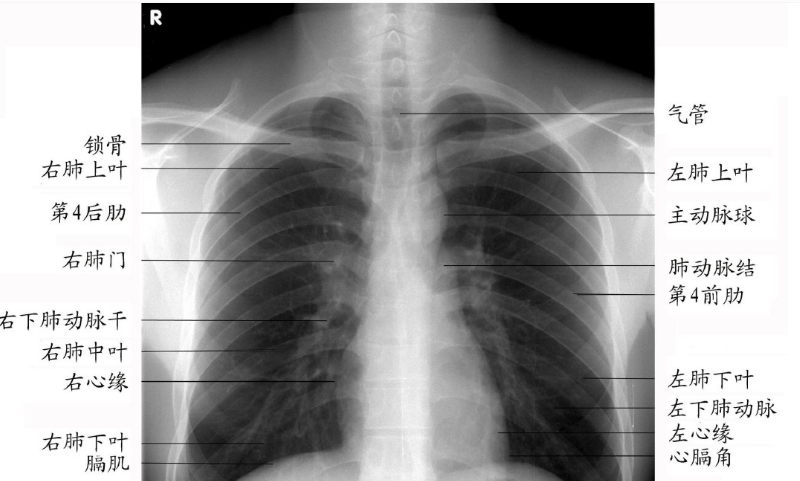
ICU常用导管位置,图文并茂,一文读懂
来源:
本站
作者:
管理员
点击: 日期:
2023-01-28
床边片上各种各样的管子和导线,他们分别是什么?从哪里来?位置对吗?
各种位置几乎都是以胸椎为标志,一般来说,1-4胸椎常见,其余胸椎显影被心脏遮挡,难以区分。定位上,胸骨柄体交界处为第二前肋,平气管分叉、四五胸椎交界。
在胸片上,后肋骨几乎是平行的,前肋骨斜向内下,肋软骨是不显影的,除非有钙化等病变。
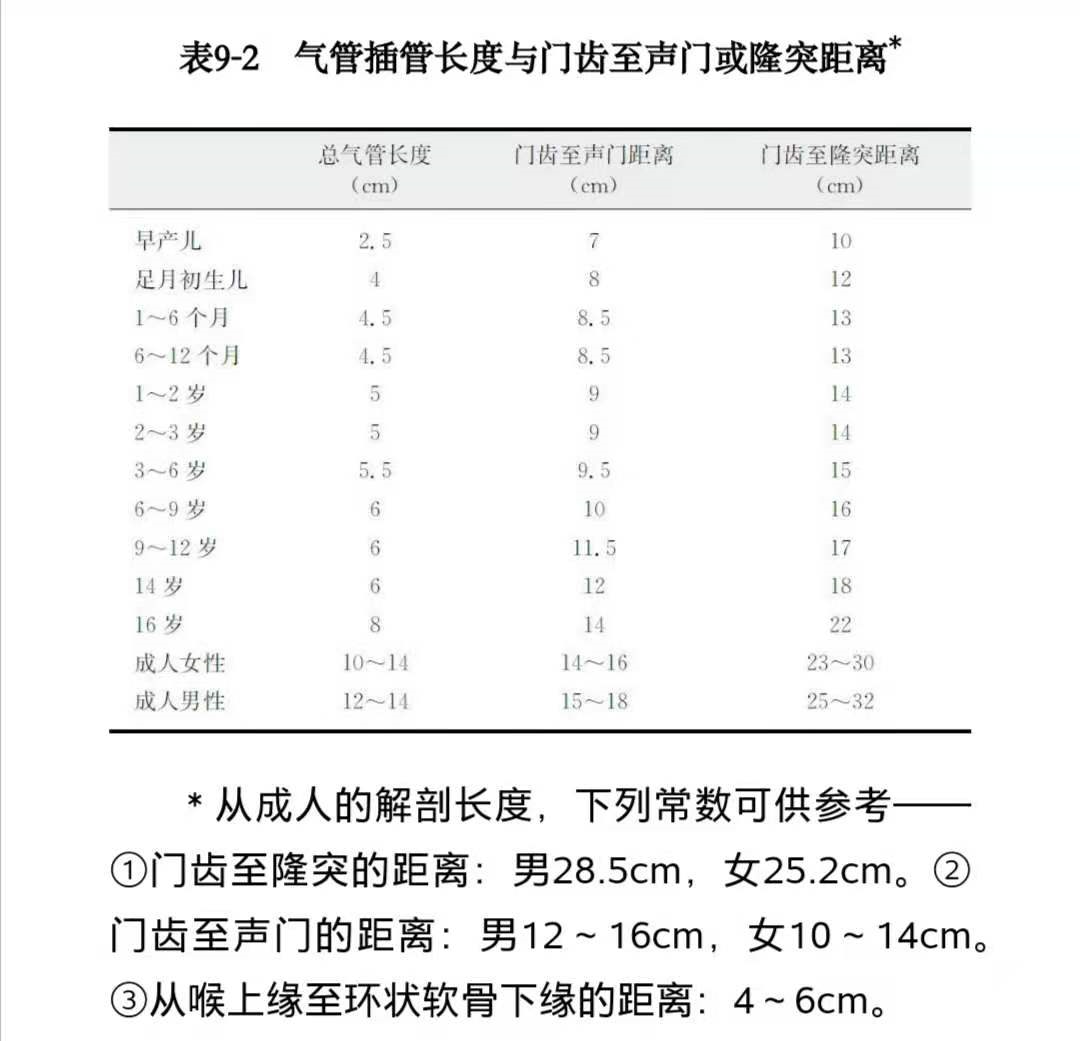
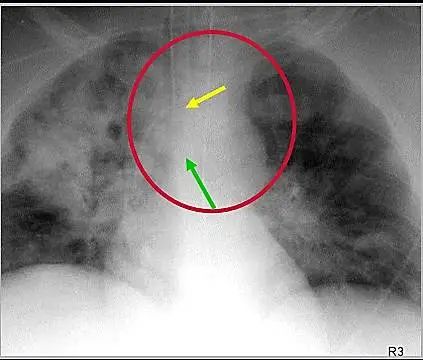
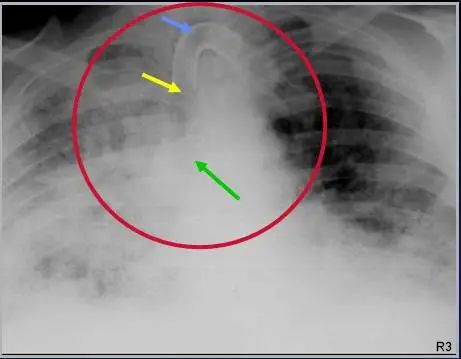
实用重症医学指出,气管导管末端要在声门下4-5cm处,可在双侧腋窝处听诊双肺呼吸音,确定导管位置。主治医师手册指出,X线下,气管导管远端要与隆突距离2-4cm。所以,我们应当将气管插管末端位于锁骨水平之下、隆突水平之上。气管壁不应有膨隆,如果气管横径大于2.8cm,应怀疑有裂伤。如果末端位于右主支气管,常导致左肺不张或右侧张力性气胸等。如果末端位于咽喉,常导致声带损伤、吸入性肺炎,患者容易出现脱管。下图示:正常气管插管,黄箭-气管插管末端;绿箭-气管隆突下图示:气管插管末端进入右主支气管(红箭),右肺上叶及左肺不张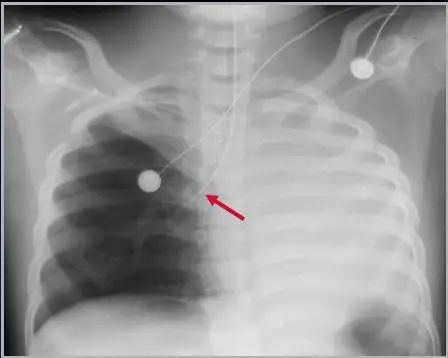
气管切开也是气道建立的途径,一般判定同气管插管。套管末端位于切开与气管隆突之间,插管宽度相当于气管直径的2/3。可参照气管插管位置,但气管切开套管长度一般固定,所以气切位置选定后,导管末端的位置也就跟着确定了。下图:气切导管,蓝箭-切口,黄箭-气管插管末端;绿箭-气管隆突
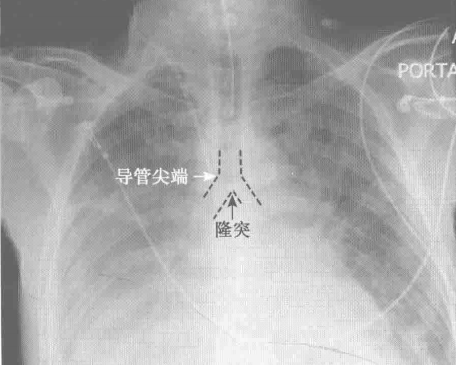
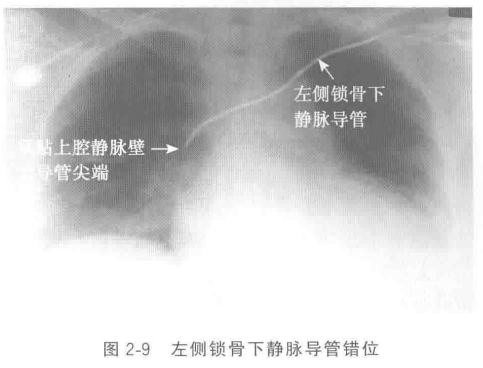
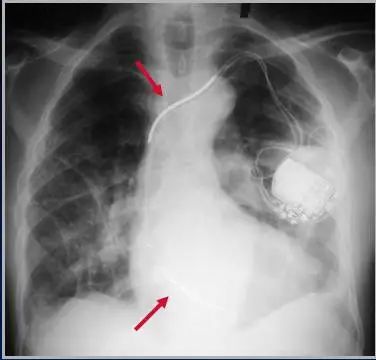
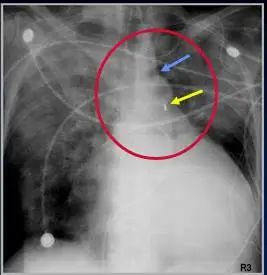
实用重症医学指出,中心静脉导管一般置入13-15cm,穿刺后使用2ml水冲管,其末端位于上腔静脉内,接近或放置于心脏开口处。最常见的错误位置是插入右心房或颈内静脉,其他的错误包括末端折叠弯曲。解释:导管尖端位于隆突水平,而支气管从隆突水平分叉形成左右主支气管。隆突恰位于上腔静脉与右心房的连接处的正上方,所以导管位置在隆突或高于隆突水平即可。下图示:marinoI CU诊疗学中导管错位、贴壁
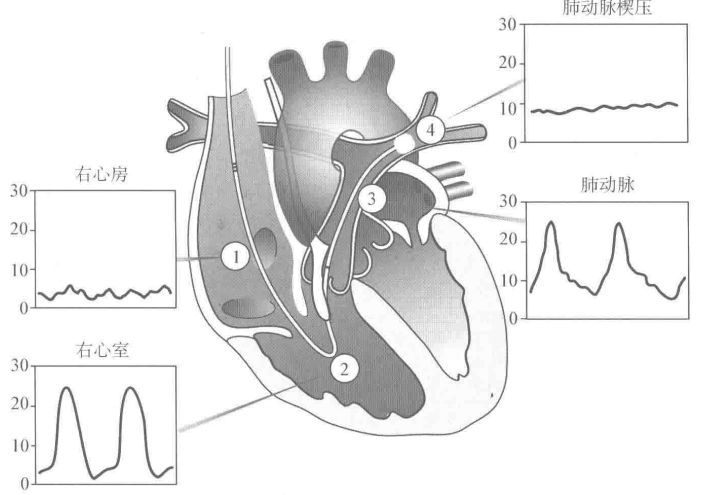
PICC管全称叫外周静脉置入中心静脉管,正常位置要位于上腔静脉内,与中线静脉管相同。长期放置容易出现移位。也称Swan—Ganz导管,Swan-Ganz导管经静脉插入上腔静脉或下腔静脉,通过右心房、右心室、肺动脉主干、放置于左或右脉动脉。用于评价患者的血流动力学状态,有助于鉴别心源性肺水肿和非心源性肺水肿。在置管过程中,可通过动脉波形来判定位置。正常位置:位于左/右肺动脉内,距离肺门2cm左右。异常情况:肺梗死、心律失常肺动脉穿孔、导管在腔内折返、打结。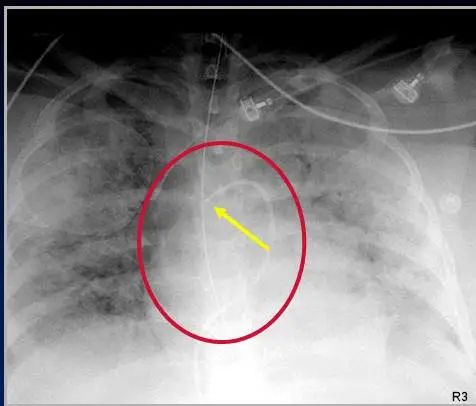
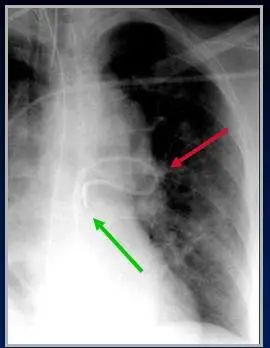
下图:肺动脉漂浮导管在左肺动脉内折返(红箭),末端进入右心室(绿箭)
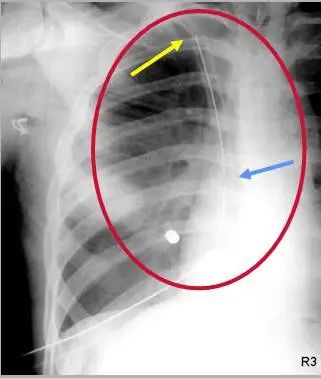
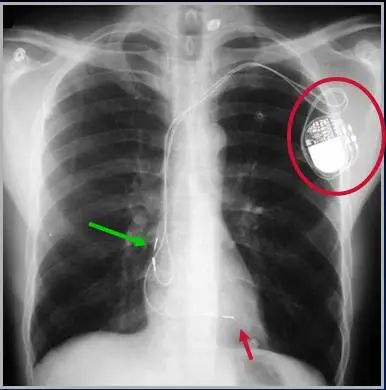
广泛地应用于气胸、胸腔积液的引流,正常情况下,气胸的置管末端一般在前上胸腔,胸腔积液的置管末端一般在后下胸腔,任何一个侧孔均不应超出胸壁范围。下图示:胸腔导管,黄箭—引流管末端位于右上胸腔,蓝箭—侧孔位于胸壁内心脏起搏器正常电极导线的末端位于右心室,紧贴室壁,可能有轻度的弯曲,但并非尖锐的折弯。部分起搏器电极导线末端可位于右心房或冠状窦。异常情况下,断裂的电极导线可进入静脉内游走,或者刺破心脏。下图:红圈—双极起搏器,绿箭—右心房电极,红箭—右心室电极ICD具有支持性起搏和抗心动过速起搏、低能量心脏转复和高能量除颤等作用,能在几秒钟内识别病人的快速室性心律失常并能自动放电除颤,明显减少恶性室性心律失常的猝死发生率,挽救病人的生命。正常位置:一电极导线位于上腔静脉或头臂静脉,另一电极导线位于右心室。下图示:红箭—电极导线,导线较心脏起搏器导线的密度低IABP是机械辅助装置,可用于提高心输出量,正常情况下导管近端位于左锁骨下动脉末端,远端位于肾动脉开口附近。如果可在DSA下放置,那么可清晰显示导管位置。下图示:球囊(黄箭)位于主动脉弓(蓝箭)下约2cm
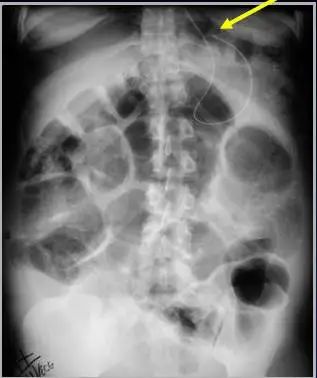
鼻饲营养重要的通路,可由鼻腔或口腔置入,要明确末端位于胃腔内,而且在胃腔内至少有10cm的管道。临床上可见错误有:误插入气管、支气管、或在食道内折返。